Überlebende haben ein erhöhtes Risiko, an Herz-Kreislauf-Erkrankungen, Schmerzen, Schlaflosigkeit, psychosozialem Stress und neuen Krebserkrankungen zu erkranken. Viele, sagen Patientenvertreter, erhalten keine angemessene Langzeitpflege
Manche Krebspatienten klingeln, um das Ende ihrer Behandlung und die Rückkehr ins normale Leben zu signalisieren. Viele würden jedoch von einer spezialisierten langfristigen medizinischen Versorgung profitieren, um die anhaltenden Auswirkungen der Krankheit und ihrer Behandlungen zu bewältigen.
Fast zehn Jahre nachdem Kara Kenan aus North Carolina die Behandlung ihres fortgeschrittenen Brustkrebses abgeschlossen hatte, ergab ihre routinemäßige Blutuntersuchung einen erhöhten Spiegel eines Enzyms namens alkalische Phosphatase. Kenans Hausarzt hielt das nicht für wichtig und ordnete daher keine weiteren Tests an.
Aber Kenan, die das Marketing der Interessenvertretung Cancer Nation leitet, wusste es besser: Dieser anomale Bluttest könnte ein Zeichen dafür sein, dass sich ihr Krebs auf andere Gewebe ausgebreitet hatte. Sie kontaktierte ihren Onkologen, der sofort eine Computertomographie (CT) anordnete. „Und die CT zeigte, dass ich Läsionen an meiner Leber hatte“, sagt sie.
Kenan ist einer von etwa 18,6 Millionen Krebsüberlebenden in den Vereinigten Staaten – das sind mehr als 5 Prozent der Bevölkerung. Fast alle dieser Patienten benötigen eine fortlaufende Betreuung, die sogenannte Überlebenspflege, von Ärzten, die die Einzelheiten ihrer Krebserkrankung, ihrer Behandlung und potenzieller Probleme kennen, die Jahrzehnte später auftreten können. Die meisten erhalten diese Versorgung jedoch nicht, was teilweise auf eine langjährige Kommunikationslücke zwischen den Onkologen, die Krebs behandeln, und anderen Klinikern, die sich um den Patienten kümmern, zurückzuführen ist.
Stattdessen müssen viele Krebsüberlebende für sich selbst sorgen, oft ohne sich der damit verbundenen Gesundheitsrisiken bewusst zu sein, die überwacht werden sollten. „Wir unterstützen Patienten während der Behandlung sehr gut und stellen viele Ressourcen zur Verfügung“, sagt Michelle Mollica, Leiterin der Hinterbliebenenversorgung am Hollings Cancer Center in Charleston, South Carolina. „Und dann schließen wir sie gewissermaßen ab, es klingelt bei ihnen und wir erwarten, dass sie nach Abschluss ihrer Krebsbehandlung weitermachen, als ob ihr Leben wieder normal wäre, aber das ist nicht der Fall.“
Befürworter geben ihre Überzeugung nicht auf, dass Hinterbliebenenversorgungspläne – eine Idee, die vor 20 Jahren vorgeschlagen wurde – das Problem lösen können.
Krebspatienten durchlaufen mehrere unterschiedliche Phasen: die Behandlung selbst, ihre unmittelbaren Folgen und längerfristigen Auswirkungen. Heutzutage erhalten nur wenige Patienten eine medizinische Versorgung, die sich auf diese anhaltenden Auswirkungen konzentriert.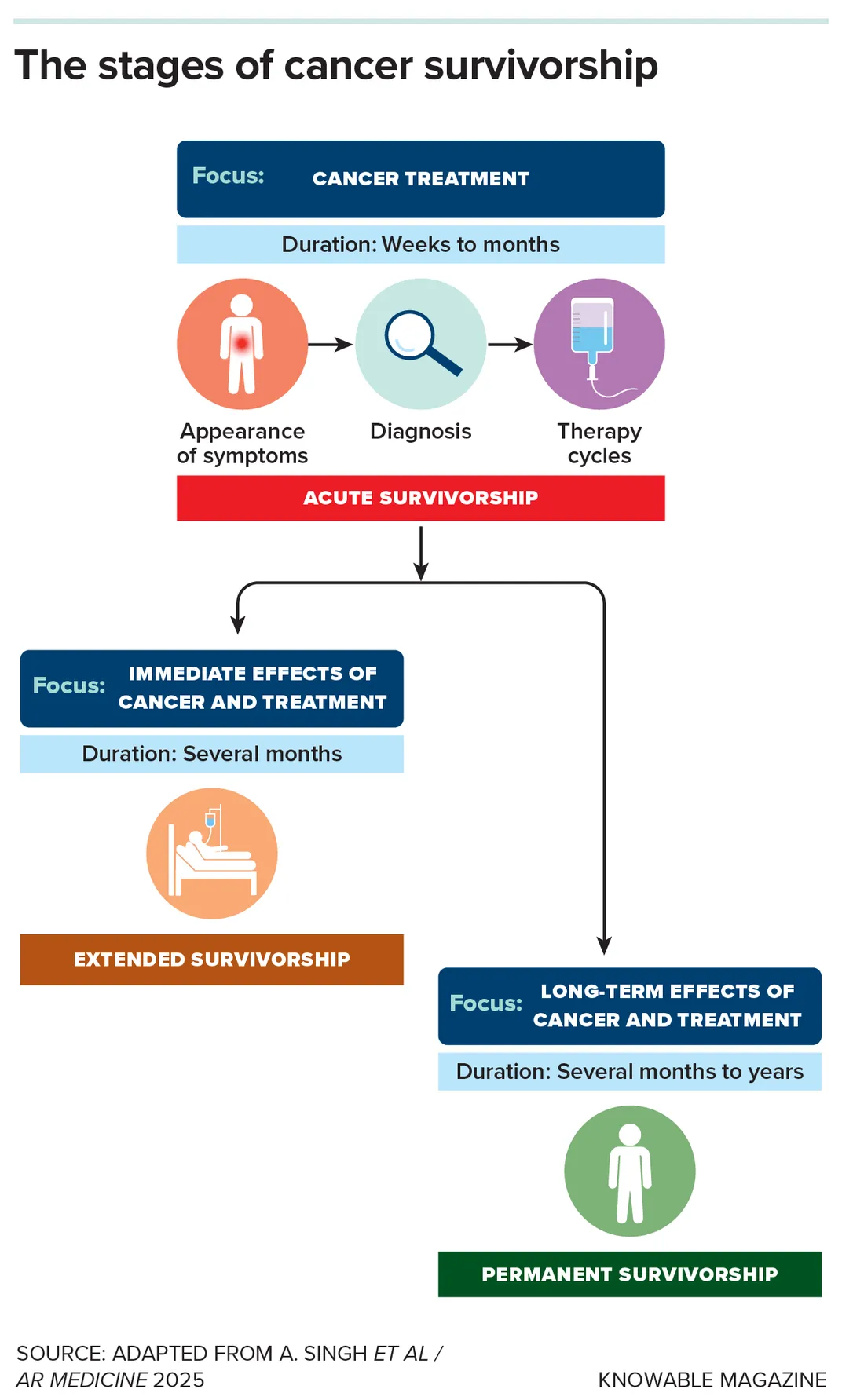
Langfristige Risiken
Die Behandlung von Krebs hinterlässt bleibende Spuren im Körper, beschleunigt die Alterungserscheinungen und verschlimmert bestehende Gesundheitsprobleme. Chemotherapie, Bestrahlung und andere Behandlungen können das Immunsystem, den Magen-Darm-Trakt, das endokrine System und das Nervensystem eines Patienten schädigen und sind mit Schmerzen und Müdigkeit, Schlafproblemen, Geldsorgen, sexuellen Funktionsstörungen, Depressionen, Angstzuständen, Fettleibigkeit und vielem mehr verbunden.
Bei Krebsüberlebenden ist die Rate an Herz-Kreislauf-Erkrankungen beispielsweise um 42 Prozent höher als bei Menschen, die nie an Krebs erkrankt waren, und sie leiden häufiger unter Schmerzen, Schlaflosigkeit und psychosozialer Belastung. Zur Hinterbliebenenversorgung gehört das Erkennen und Behandeln dieser Nebenwirkungen, die langanhaltend und schwer zu behandeln sein können.
Das Risiko, dass eine Krebserkrankung Jahre nach einer scheinbar erfolgreichen Behandlung erneut auftritt, bereitet vielen Patienten natürlich Sorgen, doch Überlebende haben auch ein erhöhtes Risiko, selbst Jahrzehnte später an neuen Krebserkrankungen zu erkranken. „Wenn wir uns die zwei Millionen Menschen ansehen, bei denen jedes Jahr Krebs diagnostiziert wird, sind etwa 20 Prozent Menschen, die eine zweite oder dritte Krebserkrankung haben“, sagt Patricia Ganz, stellvertretende Direktorin für bevölkerungswissenschaftliche Forschung am Health Jonsson Comprehensive Cancer Center der University of California, Los Angeles.
Die Krebsbehandlung umfasst häufig eine hochtoxische Chemotherapie und Bestrahlung. Es rettet viele Leben, aber Probleme können Jahre oder sogar Jahrzehnte später in Organen im ganzen Körper auftreten.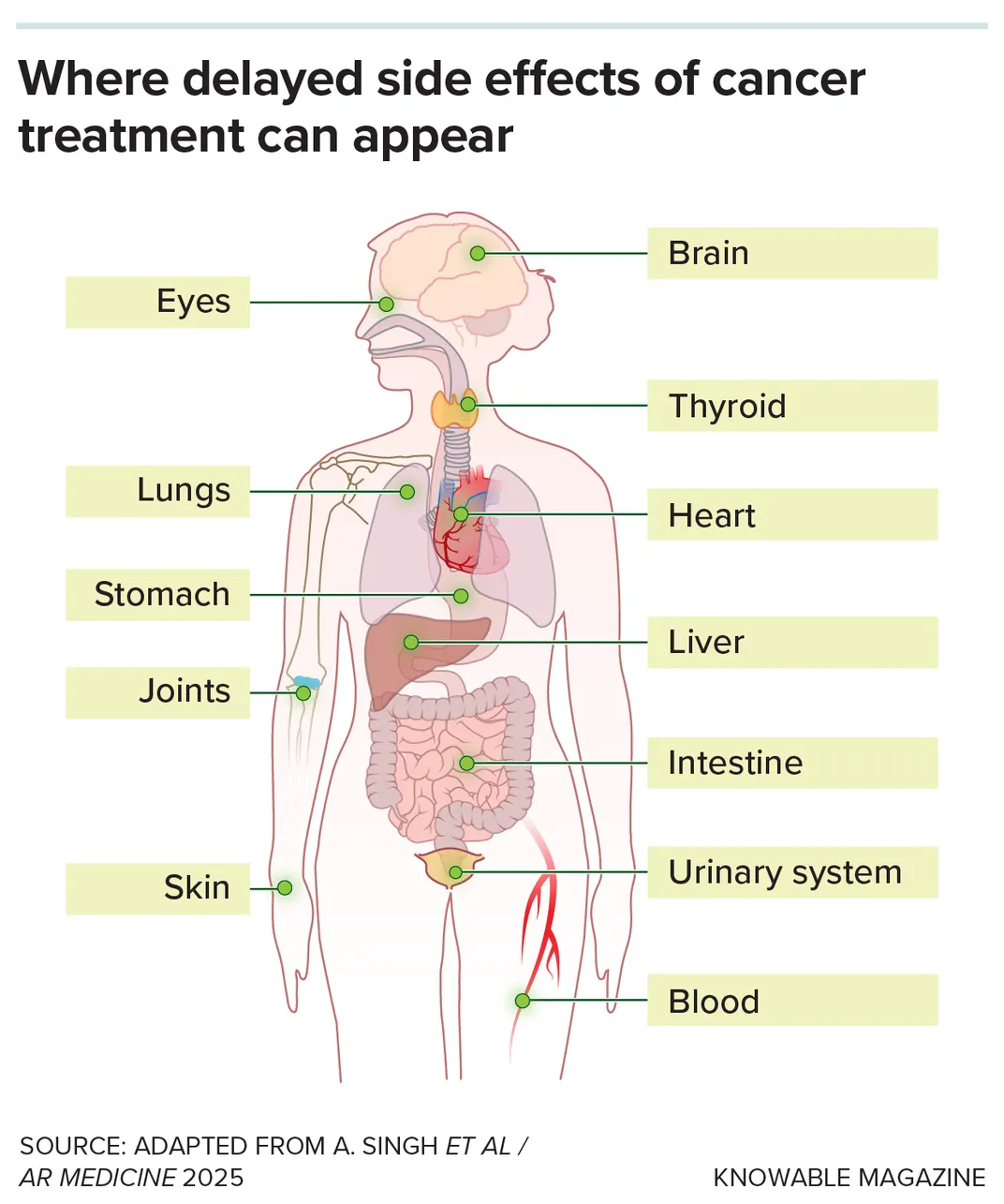
Die Notwendigkeit einer umfassenden Hinterbliebenenversorgung zur Bewältigung dieser anhaltenden Probleme ist seit Jahrzehnten anerkannt: Die National Coalition for Cancer Survivorship (heute Cancer Nation) wurde 1986 gegründet, und ein Jahrzehnt später folgte das Office of Cancer Survivorship des National Cancer Institute. Ein Bericht des Institute of Medicine (heute National Academy of Medicine) aus dem Jahr 2006, Vom Krebspatienten zum Krebsüberlebenden: Lost in Transitionhat ebenfalls auf das Problem hingewiesen. Dennoch wurde nie ein systematischer Weg entwickelt, um diese Pflege denjenigen bereitzustellen, die sie benötigen.
Die Notwendigkeit einer solchen Lösung wächst, da die Zahl der Überlebenden rapide zunimmt, da Verbesserungen in der Erkennung und Behandlung dazu führen, dass mehr Krebspatienten nach der Diagnose ein langes Leben führen. Im Jahr 1971 überlebten schätzungsweise drei Millionen Amerikaner den Krebs. bis 2035 wird diese Zahl voraussichtlich 22 Millionen überschreiten.
Laut einer Umfrage aus dem Jahr 2025 erhalten jedoch nur etwa ein Drittel der Menschen, die sich fünf oder mehr Jahre nach der Behandlung befinden, Hinterbliebenenversorgung. Von allen Patienten, die keine Nachbehandlung mehr erhielten, gaben 58 Prozent an, dass ihr Arzt sagte, dass diese nicht mehr erforderlich sei.
In Zahlen: Statistik der Krebsüberlebenden
Im Jahr 2025 lebten 70 Prozent der Krebsüberlebenden mehr als fünf Jahre nach ihrer Diagnose, 49 Prozent mehr als zehn Jahre nach ihrer Diagnose und 22 Prozent mehr als 20 Jahre nach ihrer Diagnose.
Dies könnte auf die Tatsache zurückzuführen sein, dass im Allgemeinen weder Onkologen noch andere Kliniker für die Bereitstellung einer langfristigen Hinterbliebenenversorgung gut ausgebildet sind, sagt Ganz. Sie war Mitglied des Komitees des Institute of Medicine, das das erstellt hat Verloren im Wandel Bericht. „Es wurde wirklich von Leuten befürwortet, die eine Krebserkrankung überlebt hatten und sagten: ‚Sehen Sie, wenn ich zu meinem Hausarzt gehe, sagen sie: ‚Oh, darüber weiß ich nichts. Gehen Sie wieder zu Ihrem Onkologen‘“, sagt sie.
Aber das ist nicht ideal, sagt Alex Adjei, Leiter des Krebsinstituts der Cleveland Clinic und Mitautor eines Artikels über die Versorgung von Hinterbliebenen im Jahr 2025 Jahresrückblick auf die Medizin. Nachdem der Krebs eines Patienten erfolgreich behandelt wurde, sollte der Patient an andere Ärzte übergeben werden, die für die Behandlung seines Bluthochdrucks, seines Diabetes und anderer Gesundheitsprobleme geschult sind. „Wenn man das nicht tut“, sagt er, „ist das ein Bärendienst.“
Mehr als 5 Prozent der Amerikaner sind heute Krebsüberlebende, und es wird erwartet, dass diese Zahl im nächsten Jahrzehnt noch ansteigt, da bessere Therapien das Leben verlängern.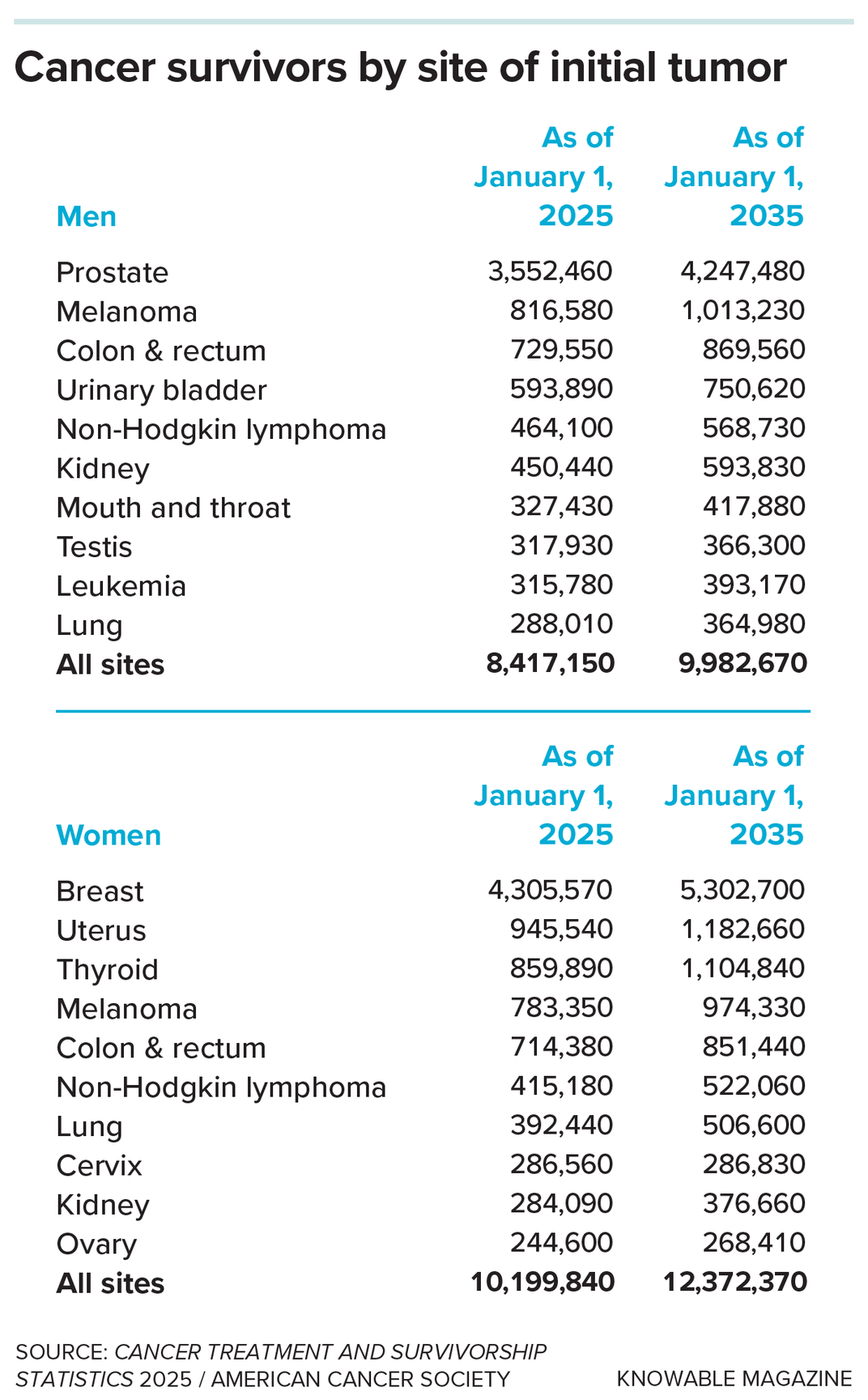
Geteilte Verantwortung
Nach Angaben des National Cancer Institute besteht der beste Ansatz darin, dass Erstversorger und Onkologen die Verantwortung für die Versorgung von Hinterbliebenen teilen. Grundversorger sollten die chronischen Erkrankungen eines Patienten wie Diabetes und Bluthochdruck behandeln, auf andere Krebsarten untersuchen und gesunde Gewohnheiten wie Gewichtskontrolle fördern, während sich Onkologen auf das Wiederauftreten von Krebs konzentrieren, sagt Mollica, der bis 2025 stellvertretender Direktor des Office of Cancer Survivorship des National Cancer Institute war. Obwohl Patienten tatsächlich mehr als einen Arzt aufsuchen können, ist diese Art der Zusammenarbeit nicht üblich. „Oft gibt es Koordinations- und Kommunikationsprobleme, daher ist die Versorgung sehr fragmentiert“, sagt sie.
Der Bericht des Institute of Medicine versuchte vor zwei Jahrzehnten, dieses Problem zu lösen. Seine Empfehlung: Wenn die Krebsbehandlung beendet ist, sollten der Patient und sein Hausarzt vom Krebsarzt einen Überlebensplan erhalten, der detailliert beschreibt, was während der Genesung zu erwarten ist, welche fortlaufende Pflege erforderlich ist (z. B. psychiatrische Dienste zur Behandlung von Depressionen oder Physiotherapie zur Unterstützung der Mobilität) und einen Zeitplan für empfohlene Krebsvorsorgeuntersuchungen und andere Tests. Einige Jahre lang verlangte die Commission on Cancer, die Akkreditierungsstelle für Krebsprogramme, sogar Pläne für die Hinterbliebenenversorgung.
Doch die Idee fand aus mehreren Gründen nie Anklang. Wenn die Behandlung eines Patienten endet, enthält seine Krankenakte monate- oder sogar jahrelange Testergebnisse, Tumormerkmale, Operationen und andere Therapien sowie andere Informationen, die für den Rest seines Lebens von Bedeutung für seine Gesundheit sein können. Das sind viele Informationen, die es zu vermitteln gilt, ohne dass es eine einfache Möglichkeit gibt, sie zu vermitteln.
Die Onkologen sträubten sich gegen die unbezahlte Arbeit, die mit der Zusammenstellung all dieser Informationen verbunden war, und gaben sich nicht voll und ganz der Mühe hin. „Es war wie: ‚Hier ist ein Stück Papier; das wird Ihre Pflege verändern‘, aber das war einfach nicht der Fall“, sagt Mollica. „Es wurde zu einem Kontrollkästchen und nicht zu einem Gespräch und einem fortlaufenden Prozess zur Hinterbliebenenversorgung.“ Möglicherweise weil nur wenige Patienten Pläne erhielten – und in einigen Fällen weder der Patient noch der Hausarzt wussten, was sie damit machen sollten – konnte nie nachgewiesen werden, dass Patienten von den Plänen profitieren.
Einige große Krebszentren haben das Pflegeplanmodell jedoch erfolgreich angewendet. An der Cleveland Clinic arbeitet Adjei an der Schaffung eines Systems, in dem alle Überlebenden die für ihre spezifische Situation angemessene Pflege erhalten.
Beispielsweise werden Jugendliche und junge Erwachsene im Rahmen des Integrierten Programms für junge Menschen mit Krebs behandelt, das auf ihre besonderen Bedürfnisse eingehen kann, beispielsweise Strategien zur Vereinbarkeit von Krebsbehandlung und Erhaltung der Fruchtbarkeit. Eine andere Klinik identifiziert Überlebende mit genetischen Schäden durch eine Krebstherapie, die sich auf das Knochenmark auswirken und über viele Jahre das Risiko für Herzerkrankungen und Blutkrebs erhöhen. Und Überlebende, die relativ neuartige Therapien erhalten haben, deren langfristige Auswirkungen noch ungewiss sind, werden in der Oncology Pharmakovigilance Clinic der Cleveland Clinic behandelt, wo Rheumatologen, Dermatologen, Psychiater, Lungenärzte und andere Spezialisten Nebenwirkungen überwachen.
Aber die meisten Patienten, die zur Krebsbehandlung in die Cleveland Clinic gehen, erhalten ihre Überlebensfürsorge von dem Onkologen, der ihren Krebs behandelt hat. Und viele von ihnen möchten weiterhin ihren Onkologen aufsuchen. „Das ist für sie wie eine psychologische Krücke, und sie haben Trennungsangst“, sagt Adjei. Aber Adjei glaubt, dass eine engere Zusammenarbeit mit der Grundversorgung allen zugute kommen würde. Männer, bei denen nach einer Krebsdiagnose eine Prostataentfernung durchgeführt wurde, benötigen nicht unbedingt einen Krebsspezialisten zur Überwachung auf Anzeichen eines erneuten Auftretens. „Sie könnten problemlos zu ihrer Hausarztpraxis gehen, damit ihre Urologen Zeit haben, sich um die Operationen zu kümmern, die sie durchführen müssen“, sagt er.
Adjei und Kollegen arbeiten daran, eine Reihe von Dienstleistungen zusammenzustellen – psychische Gesundheit, Sozialarbeit, Finanzberatung und andere –, die Überlebende häufig benötigen. „Und mein Endziel ist es, unsere Grundversorgungsgruppe darin zu integrieren“, sagt er.
Trotz dieser vielversprechenden Bemühungen an der Cleveland Clinic und anderen großen Zentren ist die landesweite Bilanz der Versorgungspläne für Hinterbliebene nicht gut. Laut der Überlebensbefragung von 2025 erhalten nur 36 Prozent der Krebspatienten, die die Behandlung abschließen, einen solchen Plan. Um diese Bilanz zu verbessern, drängt die Interessenvertretung Cancer Nation den Kongress zur Verabschiedung des Comprehensive Cancer Survivorship Act und des Cancer Care Planning and Communications Act, die Medicare verpflichten würden, Gesundheitsdienstleister für die Erstellung von Überlebensplänen und die Koordination mit anderen Ärzten zu bezahlen, um sicherzustellen, dass Überlebende die Pflege erhalten, die sie benötigen.
Bis das geschieht, werden viele Krebsüberlebende auf sich allein gestellt sein. Im Fall von Kenan erwiesen sich die Läsionen an ihrer Leber als harmlos. Aber die Tatsache, dass ihr Hausarzt die Bedeutung des Anstiegs der alkalischen Phosphatase in ihrem Blut nicht kannte, spiegelt mangelnde Kommunikation und Koordination wider, die die Gesundheit der Überlebenden gefährden. „Das ist ein echtes Problem“, sagt sie.
Hinterbliebenenpläne könnten viele Probleme lösen, indem sie detaillierte Informationen bereitstellen, um Gespräche zu erleichtern, die Belastung der Erstversorger zu verringern und die Hinterbliebenen von Stress und Sorgen zu befreien. Das Ergebnis sei, sagt sie, „dass wir alle besser versorgt werden“.

Wissenswertes Magazin ist ein unabhängiges journalistisches Unterfangen von Annual Reviews.

